Головна
Каталог ліків
Медикаменти
Гінекологічні препарати
Препарати в акушерстві
ОКСИТОЦИН
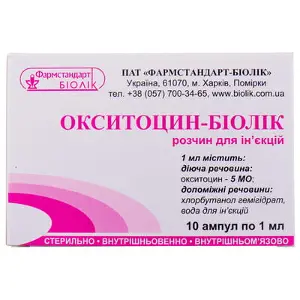
Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт.
Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт.
Дата оновлення препарату: 10.03.2024
Ціни у місті
Знайдено в аптеках:
від 87.92 ₴ до 121.17 ₴
Характеристики
Категорія
Дозування
5 МЕ
Виробник
АТ «БІОЛІК»
Країна-виробник
Україна
Торгова назва
Форма випуску
Розчин для ін'єкцій
Термін придатності
2 роки
Активні речовини
Окситоцин
Кількість в упаковці
10
Спосіб введення
внутрішньовенно або внутрішньом'язово
Код Моріон
6004
Код АТС/ATX
H01B B02
Кому можна
АЛЕРГІКАМ
з обережністю
ДІАБЕТИКАМ
дозволено
ВОДІЯМ
дозволено
Вагітним
дозволено
ГОДУЮЧИМ МАТЕРЯМ
дозволено
ДІТЯМ
Протипоказано
Особливості
РЕЦЕПТУРНИЙ ВІДПУСК
без рецепту
ТЕМПЕРАТУРА ЗБЕРІГАННЯ
від 2°C до 8°C
Зверніть увагу!
Інструкція, розміщена на цій сторінці, має інформаційний характер та призначена виключно для ознайомлення. Не використовуйте цю інструкцію в якості медичних рекомендацій. Постановлення діагнозу та вибору методики лікування здійснюються тільки вашим сімейним лікарем. Медмаркет LikiE не несе відповідальності за можливі негативні наслідки, виникщі в результати використання інформації, розміщеної на сайті likie.ua.
Детальіше про Відмова від відповідальності.
Інструкція для Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт.
Важливо! Ця інструкція із застосування є офіційною інструкцією виробника, затвердженою та наданою Державним реєстром лікарських засобів України. Ця інструкція представлена винятково з метою ознайомлення і не є підставою для самолікування.
По 1 мл в ампулах, по 10 ампул у пачці.
Розчин для ін’єкцій.
Основні фізико-хімічні властивості: прозора безбарвна рідина.
Клініко-фармакологічні властивості окситоцину подібні до властивостей ендогенного окситоцину задньої долі гіпофіза. Мускулатура матки містить чутливі до окситоцину рецептори сімейства G-протеїнозалежних рецепторів. У міру розвитку вагітності кількість рецепторів окситоцину і чутливість матки до нього зростають і до кінця вагітності досягають свого максимуму.
Окситоцин спричиняє скорочення гладкої мускулатури матки за рахунок підвищення концентрації внутрішньоклітинного кальцію. Зі збільшенням амплітуди і тривалості м'язових скорочень відбувається розширення і згладжування зіва матки. Окситоцин спричиняє перейми, тимчасово зменшуючи кровонаповнення матки. У певних кількостях окситоцин здатний підсилити скорочувальну здатність матки до рівня, характерного для нормальної родової діяльності, в окремих випадках − до тетанічного стану.
Окситоцин спричиняє скорочення міоепітеліальних клітин, прилеглих до альвеол молочної залози, і тим самим сприяє виділенню молока.
Впливаючи на гладку мускулатуру судин, окситоцин спричиняє вазодилатацію, збільшує приплив крові до нирок, коронарних судин і судин головного мозку. При цьому артеріальний тиск залишається зазвичай незмінним; однак при внутрішньовенному введенні більших доз концентрованого окситоцину артеріальний тиск може тимчасово знижуватися з розвитком рефлекторної тахікардії і рефлекторного збільшення серцевого викиду. Після деякого початкового зниження тиску настає тривале, хоча і невелике підвищення артеріального тиску.
На відміну від вазопресину, окситоцин чинить слабку антидіуретичну дію. Гіпергідратація можлива при одночасному застосуванні окситоцину з великими об’ємами безелектролітних рідин та/або при швидкому його введенні.
При внутрішньовенному введенні дія окситоцину на матку проявляється майже миттєво і триває протягом 1 години. При внутрішньом’язовому введенні міотонічна дія настає у перші 3−7 хвилин і триває протягом 2−3 годин.
Як і вазопресин, окситоцин розподіляється по всьому позаклітинному простору. Невеликі кількості окситоцину, вірогідно, попадають у кровообіг плода.
Час напіврозпаду окситоцину становить 1−6 хвилин, він коротший в останньому періоді вагітності та у період годування груддю. Більша частина препарату розпадається у печінці і нирках. У процесі ензимного гідролізу окситоцин інактивується головним чином під дією окситоцинази тканин (окситоциназа знаходиться також у плаценті і плазмі крові). Лише невелика кількість окситоцину виводиться у незмінному вигляді разом із сечею.
Ниркова недостатність
Дослідження за участю пацієнтів з нирковою недостатністю не проводилися. Однак, враховуючи шлях виведення і погіршення ниркової екскреції окситоцину завдяки антидіуретичній дії, існує ймовірність кумуляції і пролонгованої дії окситоцину.
Печінкова недостатність
Дослідження за участю пацієнтів із печінковою недостатністю не проводилися. Зміна фармакокінетики препарату у пацієнтів з порушенням функції печінки малоймовірна, оскільки фермент, що метаболізує окситоцин (окситокіназа), знаходиться не тільки в печінці, а активність окситокінази в плаценті значно збільшується до моменту пологів. Таким чином, біотрансформація окситоцину в умовах порушеної функції печінки не викличе значної зміни метаболічного кліренсу окистоцину.
Гормони для системного застосування, за виключенням статевих гормонів та інсулінів. Гормони задньої долі гіпофіза. Окситоцин та аналоги.
Код АТХ H01B B02.
Є повідомлення про тяжку артеріальну гіпертензію, коли окситоцин призначали через 3-4 години після профілактичного введення вазоконстрикторів спільно з каудальною анестезією.
Анестезія за допомогою циклопропану, енфлурану, галотану, ізофлурану може змінити вплив окситоцину на серцево-судинну систему, призводячи до несподіваних результатів, таких як артеріальна гіпотензія. Також відомо, що одночасне застосування окситоцину та циклопропанової анестезії може призвести до синусової брадикардії та атріовентрикулярного ритму.
Окситоцин слід призначати з обережністю пацієнтам, які приймають препарати, які можуть подовжувати інтервал QTc.
Виявилося, що простагландини посилюють дію окситоцину, тому їх одночасне застосування не рекомендується. У зв'язку з посиленням скорочувальної діяльності матки слід дотримуватися обережності при послідовному використанні простагландинів та окситоцину.
Одночасне застосування окситоцину з іншими індукторами пологів або аборту може призвести до гіпертонії матки (підвищення тонусу) та розриву матки або травми шийки, наприклад, застосування простагландинів може збільшити стимуляцію родової діяльності та стимуляцію мускулатури матки.
Тому при застосуванні препарату у пацієнтів необхідно суворо контролювати:
- кислотно-лужний баланс;
- частоту, тривалість та силу скорочень матки;
- серцебиття плода
- серцеві скорочення та артеріальний тиск матері;
- тонус матки;
- рідинний баланс.
Діюча речовина: 1 мл розчину містить окситоцину 5 МО;
Допоміжні речовини: хлорбутанол гемігідрат, вода для ін’єкцій.
Окситоцин не впливає на здатність керувати транспортними засобами та механізмами.
Вагітність
У першому триместрі вагітності препарат застосовують тільки при спонтанному або штучному перериванні вагітності; інші відомі показання до застосування відсутні. З огляду на великий досвід застосування, хімічну структуру і фармакологічні властивості препарату, при його призначенні за показаннями не очікується підвищення ризику формування вад розвитку плода.
Період годування груддю
Окситоцин у невеликих кількостях виявляється у грудному молоці.
У випадках, коли препарат призначається для зупинки маткової кровотечі, не рекомендується починати грудне вигодовування до закінчення курсу лікування окситоцином.
Не застосовувати дітям.
Окситоцин застосовується для збудження та стимуляції скорочувальної діяльності матки.
Показання до застосування у допологовий період.
Індукція пологів.
Індукція родової діяльності за допомогою окситоцину показана на останніх або близьких до них термінах вагітності за наявності артеріальної гіпертензії (наприклад, прееклампсія, еклампсія або за наявності серцево-судинного та ниркового захворювання), еритробластозу плода, материнського або гестаційного цукрового діабету, дородового кровопостачання , або необхідності дострокового розродження, передчасного розриву плодових оболонок, у яких немає спонтанної скорочувальної діяльності матки. Планова індукція скорочувальної діяльності матки за допомогою окситоцину може бути показана при переношеній вагітності (більше 42 тижнів). Індукція скоротливої діяльності матки може бути показана у випадках внутрішньоутробної смерті плода, внутрішньоутробної затримки розвитку плода.
Посилення скоротливої діяльності матки.
У першому або другому періоді пологів можна застосовувати внутрішньовенно у вигляді інфузії для посилення сутичок при тривалих пологах або за відсутності або млявості скорочень матки.
Показання у післяпологовий період.
У разі гіпотонії матки для зупинки післяпологової кровотечі.
Інші показання до застосування.
Як ад'ювантна терапія при неповному аборті або аборті, не відбулася.
Застосування з метою діагностики.Для визначення ембріонально-плацентарної дихальної здатності плода (навантажувальний тест із окситоцином).
Застосування окситоцину для ін'єкцій протипоказане у таких випадках:
- клінічно вузький таз;
- несприятлива позиція або передлежання плода перешкоджає пологам природним шляхом без попереднього втручання (поперечне положення плода)
- так звані термінові акушерські надзвичайні ситуації, за яких співвідношення користь-ризик для плода чи матері потребує екстреного хірургічного втручання
- розвиток фетального дистресу до початку родової діяльності;
- тривале застосування за відсутності скоротливої діяльності матки або вираженої токсемії;
- гіпертонічний характер маткових скорочень
- підвищена чутливість до компонентів препарату
- індукція пологів або посилення скорочувальної діяльності матки у випадках, коли пологи через природні родові шляхи протипоказані (передлежання або випадання петель пуповини, повне передлежання плаценти або передлежання судин пуповини)
- тяжкі захворювання серцево-судинної системи.
Дозу визначати з урахуванням індивідуальної чутливості вагітної та плода.
Для індукції або стимуляції пологової діяльності окситоцин застосовувати винятково у вигляді внутрішньовенної краплинної інфузії. Дотримання запропонованої швидкості інфузії обов’язкове. Для безпечного застосування окситоцину необхідне використання інфузійної помпи або іншого подібного пристосування, а також проведення моніторингу маткових скорочень і серцевої діяльності плода. У випадку надмірного посилення скорочувальної діяльності матки слід одразу ж зупинити інфузію, у результаті надлишкова м’язова активність матки швидко знижується.
Інфузію окситоцину не можна проводити протягом перших 6 годин після застосування вагінальних простагландинів.
1. Перш ніж приступити до введення препарату, слід розпочати вводити 0,9 % розчин натрію хлориду, який не містить окситоцин.
2. Для приготування стандартного розчину для інфузії: вміст 1 ампули − 1 мл (5 МО) окситоцину розчинити в стерильних умовах у 1000 мл розчинника (0,9 % розчин натрію хлориду, 5 % розчин глюкози) і ретельно перемішати, обертаючи ємність. В 1 мл приготованого таким чином розчину міститься 5 mМО окситоцину. Для точного дозування інфузійного розчину слід застосовувати інфузійну помпу або інший подібний пристрій.
3. Швидкість введення початкової дози не повинна перевищувати 0,5−4 mМО/хв. Кожні 20−40 хвилин її можна збільшувати на 1−2 mМО/хв, поки не буде досягнуто бажаного ступеня скорочувальної діяльності матки. Після досягнення бажаної частоти маткових скорочень, що відповідає нормальній пологовій діяльності, при відсутності ознак фетального дистресу і при розкритті зіва матки на 4−6 см можна поступово зменшити швидкість інфузії у темпі, подібному до її прискорення. На пізніх термінах вагітності проведення інфузії з більшою швидкістю вимагає обережності, лише в рідкісних випадках може знадобитися швидкість, що досягає 8−9 mМО/хв. У разі передчасних пологів може знадобитися прискорене введення окситоцину, у поодиноких випадках швидкість може перевищувати 20 mМО/хв.
Якщо у жінки на останніх або близьких до них термінах вагітності не було досягнуто адекватної скоротливої діяльності матки після інфузії у загальній кількості 5 МО окситоцину, то рекомендується припинити спроби стимуляції пологів. Стимуляція пологів може бути поновлена на наступний день, починаючи з дози 0,5−4 mМО/хв.
4. Слід контролювати серцебиття плода, тонус матки у спокої, частоту, тривалість і силу її скорочень.
5. У разі маткової гіперактивності або фетального дистресу слід негайно припинити введення окситоцину. Породіллі слід забезпечити кисневу терапію. Стан породіллі та плода мають перебувати під контролем лікаря-фахівця.
Контроль маткових кровотеч у післяпологовому періоді:
а) внутрішньовенна інфузія (краплинний метод): у 1000 мл розчинника (0,9 % розчин натрію хлориду, 5 % розчин глюкози) розчинити 10−40 МО окситоцину, для профілактики маткової атонії зазвичай необхідно 20−40 mМО/хв окситоцину;
б) внутрішньом’язове введення: 1 мл (5 МО) окситоцину після відділення плаценти.
Ад’ювантна терапія при неповному аборті або аборті, що не відбувся.
Внутрішньовенна інфузія 10 МО окситоцину в 500 мл 0,9 % розчину натрію хлориду або суміші 5 % глюкози з 0,9 % розчином натрію хлориду зі швидкістю 20−40 крапель/хв.
Діагностика матково-плацентарної недостатності (навантажувальний тест із окситоцином).
Почати внутрішньовенну інфузію зі швидкістю 0,5 mМО/хв і кожні 20 хвилин подвоювати швидкість, поки не буде досягнута ефективна доза, що зазвичай становить 5−6 mМО/хв, максимум 20 mМО/хв. Після появи протягом 10-хвилинного періоду 3 помірних скорочень тривалістю по 40−60 секунд кожне слід припинити введення окситоцину і простежити за зміною, тобто уповільненням серцевої діяльності плода.
Спосіб застосування
Внутрішньовенні краплинні інфузії або внутрішньомʼязові інʼєкції.
Окситоцин можна вводити тільки парентерально (або внутрішньовенно, або внутрішньомʼязово).
Окремі категорії пацієнток
Пацієнтки літнього віку
Дослідження за участю пацієнток літнього віку (старше 65 років) не проводилися.
Ниркова та печінкова недостатність
Дослідження за участю пацієнток з нирковою та печінковою недостатністю не проводилися.
Особливості застосування
За винятком особливих випадків, застосування окситоцину не рекомендується в таких ситуаціях:
- передчасні пологи;
- пограничний ступінь клінічно вузького таза (невідповідність розмірів голівки плода і таза породіллі);
- великі хірургічні втручання на шийці або тілі матки в анамнезі, включаючи кесарів розтин;
- надмірне розтягнення матки;
- численні пологи;
- інвазивний рак шийки матки;
Окситоцин не можна вводити до моменту вставляння голівки або сідниць плода в малий таз.
Виявлення особливих випадків, обумовлених сполученнями різних факторів, є завданням лікаря. Слід ретельно оцінити можливі позитивні ефекти терапії окситоцином та ризик розвитку рідкісних, але серйозних явищ − гіпертонусу або тетанії матки.
З метою індукції пологів і посилення скорочувальної діяльності матки окситоцин застосовують винятково внутрішньовенно, у стаціонарі і при відповідному лікарському нагляді. Кожна пацієнтка, яка одержує інфузію окситоцину, повинна перебувати під постійним наглядом лікаря, що має досвід застосування препарату.
Щоб уникнути ускладнень під час введення окситоцину, необхідний постійний контроль наступних показників:
- скорочувальна діяльність матки;
- частота серцевих скорочень породіллі і плоду;
- артеріальний тиск породіллі.
При виникненні гіперактивності матки введення окситоцину потрібно негайно припинити; маткові скорочення, викликані окситоцином, зазвичай слабшають незабаром після відміни препарату.
При правильному застосуванні окситоцин викликає маткові скорочення, подібні до нормальних пологів. Надмірна стимуляція, що виникає при неправильному застосуванні препарату, небезпечна як для породіллі, так і для плода.
При наявності гіперчутливості до окситоцину розвиток гіпертонічних скорочень матки можливий, незважаючи на правильний вибір дози і відповідний медичний нагляд.
При введенні лікарського засобу слід враховувати ймовірність посилення крововтрати і розвитку афібриногенемії.
Стимуляції родової діяльності слід уникати у разі загибелі плода в матці та/або при наявності меконію в навколоплідних водах, оскільки це може призвести до емболії навколоплідними водами.
Окситоцин не слід застосовувати при тяжких захворюваннях серцево-судинної системи, а також протягом тривалого часу – при слабкості родової діяльності, стійкої до окситоцину, або при вираженій преекламптичній токсемії.
Протипоказано внутрішньовенне болюсне введення окситоцину, оскільки це може спричинити гостру короткочасну гіпотонію з розвитком гіперемії і рефлекторної тахікардії.
З особливою обережністю окситоцин слід застосовувати у пацієнток, які страждають захворюваннями серцево-судинної системи (наприклад, гіпертрофічна кардіоміопатія, ураження клапанного апарату та (або) ішемічна хвороба серця, в тому числі спазм коронарних артерій) і мають схильність до ішемії міокарда, щоб уникнути значних змін артеріального тиску і частоти серцевих скорочень.
Окситоцин слід призначати з обережністю пацієнтам із синдромом подовженого інтервалу QT або повʼязаними з ним симптомами, а також пацієнтам, які приймають препарати, що подовжують інтервал QT.
На тлі парентерального введення препарату з метою збудження пологів або посилення скорочувальної діяльності матки на першій і другій стадії пологів описані летальні випадки породіллі внаслідок розвитку реакцій гіперчутливості, субарахноїдального крововиливу та розриву матки, а також випадки загибелі плода з різних причин.
Дисеміноване внутрішньосудинне згортання
У рідкісних випадках при фармакологічній індукції пологів із застосуванням утеротонічних препаратів, включаючи окситоцин, спостерігається підвищений ризик розвитку синдрому дисемінованого внутрішньосудинного згортання (ДВЗ) в післяпологовому періоді. Цей ризик повʼязаний безпосередньо з фармакологічною індукцією, а не із застосуванням конкретного препарату. Ризик насамперед підвищений у жінок, що мають додаткові фактори ризику ДВЗ: вік старше 35 років, ускладнений перебіг вагітності (наприклад, гестаційний діабет, артеріальна гіпертензія, гіпотиреоз), термін гестації понад 40 тижнів. У таких жінок окситоцин і альтернативні лікарські засоби необхідно застосовувати з обережністю, а лікар повинен враховувати можливість розвитку ДВЗ.
Гіпергідратація
Оскільки окситоцин чинить слабку антидіуретичну дію, тривале в/в введення високих доз препарату спільно із введенням великого обʼєму рідини може викликати гіпергідратацію в поєднанні з гіпонатріємією. При введенні окситоцину та в/в введенні рідин спостерігається комбінована антидіуретична дія, в результаті якої виникає гіперволемія з подальшим розвитком гемодинамічної форми гострого набряку легенів без гіпонатріємії. Щоб уникнути цих рідкісних ускладнень, при введенні високих доз окситоцину протягом тривалого часу слід дотримуватися таких правил безпеки: використовувати розчинник, що містить електроліти (не декстрозу); інфузії рідин слід проводити в невеликих обсягах (при індукції або стимуляції пологової діяльності на пізніх термінах вагітності допускається введення окситоцину в концентраціях, що перевищують рекомендовані); пероральний прийом рідин повинен бути обмежений; необхідно вести запис балансу рідин; при підозрі на порушення електролітного балансу показано лабораторне дослідження вмісту електролітів.
Окситоцин протипоказаний пацієнтам, які мають в анамнезі гіперчутливість до препарату.
Не можна використовувати одночасно різні шляхи введення окситоцину.
Окситоцин можна вводити лише одним способом введення (або внутрішньовенно, або внутрішньомʼязово).
Побічні реакції у породіль
Системи органів
Побічні реакції З боку крові та лімфатичної системи
дефіцит фактора та, іпопротромбінемія, тромбоцитопенія З боку імунної системи
Реакції гіперчутливості, включаючи анафілактичні реакції / анафілаксії, задишка, гіпотензія, шок, кропив'янка, утруднене дихання, набряк, гіперемія шкіри, свербіж, висипання, підвищення температури тіла, озноб. Порушення обміну речовин та харчування
гіпергідратація З боку нервової системи
головний біль, запаморочення З боку серця аритмія, брадикардія, рефлекторна тахікардія, шлуночкова екстрасистолія З боку судин
артеріальна гіпотензія з подальшим розвитком артеріальної гіпертензії З боку шлунково-кишкового трактунудота, блювання
Ускладнення вагітності, післяпологового та перинатального періоду летальний наслідок пологів, післяпологова кровотеча, гіпертонус матки З боку репродуктивної системи та молочних залоз крововиливи в органи малого тазу, спазми матки, тетанічні скорочення матки Травми, отруєння та ускладнення процедур розрив матки Загальні розлади та реакції у місці введення реакції в місці введення, у тому числі почервоніння, свербіж Побічні реакції у плода або новонародженого
Системи органів Побічні реакції З боку органів зору
крововиливи в сітківку ока у новонароджених З боку серця
аритмія, синусова брадикардія, тахікардія, шлуночкова екстрасистолія Респіраторні, торакальні та медіастинальні порушення асфіксія
Ускладнення вагітності, післяпологового та перинатального періоду
загибель плода через асфіксію, жовтяниця новонароджених, ушкодження головного мозку
Дослідження низька оцінка за шкалою Апгар через 5 хвилин після народження Існують дані, що під час кесаревого розтину в умовах спинальної анестезії при внутрішньовенному болюсному введенні окситоцину в дозі 10 МО спостерігається депресія сегмента ST-T на ЕКГ. Даних для точної оцінки рівня ризику недостатньо, а причини підвищеного ризику невідомі.
Симптоми передозування залежать головним чином від ступеня чутливості матки до окситоцину і не повʼязані з наявністю гіперчутливості до препарату. При гіперстимуляції виникають сильні (гіпертонічні) або тривалі (тетанічні) скорочення, або збільшення тонусу матки в спокої (між двома скороченнями) до 15−20 мм водн. ст. і більше, що призводить до безладної пологової діяльності, розриву тіла або шийки матки, піхви, кровотечі в післяпологовому періоді, утеро-плацентарної недостатності, брадикардії плода, його гіпоксії, гіперкапнії та загибелі.
Як важка побічна реакція, при водній інтоксикації можуть виникнути судоми, що обумовлено притаманним окситоцину антидіуретичним ефектом, який може виникнути, якщо великі дози (від 40 до 50 мл/хв) вводяться протягом тривалого періоду. Лікування гіпергідратації полягає в наступному: відміна окситоцину, обмеження вживання рідини, застосування діуретиків, в/в введення гіпертонічного розчину хлориду натрію, відновлення електролітного балансу, купірування судом відповідними дозами барбітуратів і забезпечення професійного догляду за пацієнткою в стані коми.
Зберігати в оригінальній упаковці при температурі від 2 °С до 8 °С.
Зберігати у недоступному для дітей місці.
Несумісність
Препарат можна розводити в 0,9 % розчині натрію хлориду для інфузій, 5 % розчині глюкози, розчинах натрію лактату. Готовий розчин є фізично і хімічно стабільним протягом 8 годин після приготування. З мікробіологічної точки зору препарат слід використовувати негайно. Не слід вводити в одній ємності з іншими лікарськими засобами.
Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл. застосовується для збудження та стимуляції скорочувальної діяльності матки.
Часті запитання
- Ціна на препарат Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. в Україні від 87.92 до 121.17
- Діючі речовини у Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. є Окситоцин
- Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. є безрецептурним препаратом, та відпускається без рецепту
- Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. дозволено приймати перед керуванням транспорту
- Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. дозволено приймати вагітним
- Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. дозволено приймати під час грудного вигодовування
- Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. з обережністю приймати алергетикам
- Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. дозволено приймати діабетикам
- Рекомендована температура для зберігання Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. від 2°C до 8°C
- Рекомендований термін зберігання Окситоцин-Біолік розчин для ін'єкцій, 5МЕ/мл, по 1 мл в ампулах, 10 шт. 2 роки
Відгуки про товар
Ще немає відгуків про товар.Будь першим, хто залишить відгук.